Jak leczyć ?
Operacja przepuklin brzusznych/pooperacyjnych
Dostępne metody
- proste zeszycie tkanek
- zeszycie z plastyką mięśniowo-powięziową
- z wszczepieniem siatki
- metody laparoskopowe
Poza niewielkimi przepuklinami kresy białej (powyżej pępka w linii środkowej ciała) wymagają znieczulenia ogólnego. Postępowanie pooperacyjne w tych przypadkach jest podobne, jak w każdej operacji brzusznej. Przebieg pooperacyjny zależy głównie od tego, jak duża jest przepuklina i jaki jest ogólny stan chorego. Przy niewielkiej przepuklinie, o średnicy kilku cm chory może udać się do domu po kilku godzinach. Stosują się do niego wtedy zalecenia, jak przy przepuklinach pachwiny. Z drugiej strony, w sytuacjach najcięższych, przy leczeniu wielkich przepuklin - przed operacją wymagany jest pobyt sanatoryjny (często połączony z redukcją wagi ciała), wyćwiczenie mięśni oddechowych i maksymalnie duża poprawa stanu ogólnego. Można to uzyskać np. podczas 2 tygodniowych ćwiczeń rehabilitacyjnych. Rozległa operacja przepukliny wymaga niekiedy pobytu po operacji na Intensywnej Terapii. Leczenie może być trudne i ryzykowne, a niewiele - jeśli w ogóle jakieś się znajdą - ośrodków w Polsce będzie chciało się go podjąć. Wielu lekarzy w tych przypadkach mówi pacjentowi jedynie o zagrożeniu życia i zaleca noszenie pasa przepuklinowego.
Przepuklina brzuszna – co teraz robić?
Likwidacja przepukliny jest możliwa jedynie operacyjnie. Nie wszyscy chorzy z przepuklinami wymagają bezwzględnie operacji i też nie wszyscy powinni być operowani. Z operacją przepukliny wiąże się również niebezpieczeństwo powikłań. Od samej przepukliny, ale też głównie od stanu pacjenta zależy czy niebezpieczeństwo jest znikome, małe, duże czy też tak wielkie, że rozsądniej będzie odradzić operację, jako zbyt ryzykowną.
W przeszłości, zanim zastosowano siatki chirurgiczne naprawa przepuklin ograniczała się do zamykania otworów przepuklinowych szwami. To często po kilku latach okazywało się być nieskuteczne – dochodziło bardzo często do nawrotów przepuklin. W niektórych, bardzo małych przepuklinach brzusznych, zszycie wrót jest nadal dobrą metodą leczenia. Warunkiem jest jednak, że średnica wrót takich przepuklin nie może przekraczać 3-5 cm. W naprawie wszystkich innych przepuklin ściany brzucha konieczne jest użycie siatki chirurgicznej. Takie postępowanie jest stosowane od lat 50. dwudziestego wieku.
Tradycyjne postępowanie polega na wykonaniu nacięcia chirurgicznego skóry nad workiem przepuklinowym, wypreparowaniu przepukliny z otaczających tkanek, otwarciu worka przepuklinowego, przemieszczeniu narządów znajdujących się w worku (zwykle jelita i tkanka tłuszczowa) do jamy brzusznej a następnie wykonaniu zamknięcia otworu przepuklinowego szwami oraz wzmocnieniu miejsca naprawy siatką chirurgiczną. Sama siatka jest też mocowana do ściany brzucha szwami, tak aby nie uległa przesunięciu. Po około 2 tygodniach w oka siatki wrastają włókna tkanki łącznej – co unieruchamia siatkę i zapobiega jej przesunięciu. Tkanki w miejscu naprawy są zwykle rozdzielane (rozpreparowywane). Aby zebrać sączącą się z tych miejsc krew i płyn tkankowy czasami wprowadza się cienkie rurki (dreny), które odprowadzają te płyny na zewnątrz ciała przez kilka dni. Lepiej, by płyny te nie zostały w okolicy operowanej, gdyż mogą być przyczyną powikłań.
Technika laparoskopowa została wprowadzona do leczenia przepuklin pod koniec XX wieku. Zastąpienie cięcia operacyjnego przez kilka 1 cm otworów dla rurek (trokarów) przeprowadzonych przez ścianę jamy brzusznej (przez które wprowadza się narzędzia chirurgiczne, optykę kamery TV oraz siatkę) zmniejszyło pooperacyjne dolegliwości i znacznie skróciło okres powrotu do sprawności. Dlatego też tę technikę operacyjną "minimalnie inwazyjną". Istota naprawy przepukliny pozostaje nie zmieniona. Podobnie, jak w tradycyjnej metodzie jelita, tłuszcz lub inne narządy są sprowadzane z worka przepuklinowego z powrotem do jamy brzusznej. Osłabione mięśnie i powięzie są następnie pokryte siatką. Zamykanie otworu przepuklinowego szwami jest rzadko możliwe. Do przymocowania siatki do ściany brzusznej mogą być stosowane są szwy, krótkie wkrętki (w kształcie małych korkociągów) lub klej.
Co jest lepsze – naprawa tradycyjna czy laparoskopowa?
 Samo porównanie wyglądu brzucha po operacji (rysunek obok) daje odpowiedź! Oczywiście, gdy jest to możliwe należy poddać się operacji laparoskopowej. Efekty zabiegu klasycznego i laparoskopowego powinny być takie same - trwała likwidacja przepukliny.
Samo porównanie wyglądu brzucha po operacji (rysunek obok) daje odpowiedź! Oczywiście, gdy jest to możliwe należy poddać się operacji laparoskopowej. Efekty zabiegu klasycznego i laparoskopowego powinny być takie same - trwała likwidacja przepukliny.
Zalety operacji laparoskopowej, to to że może ją przeprowadzić przez małe nacięcia skóry, co daje dobry efekt kosmetyczny, lepsze jest gojenie ran, mniejsze ryzyko zakażenia ran i siatki, czasami siatka wprowadzona laparoskopowo pokrywa ubytek z większym marginesem.
Siatki chirurgiczne (w praktyce czasami nie są to siatki ale łaty - ale przyjęło się określać to "siatki") stosowane w metodzie laparoskopowej naprawy przepuklin brzusznych muszą spełniać specjalne wymagania. Siatka ma dwie powierzchnie – jedną skierowaną do wnętrza brzucha (do jelit) a drugą - przylegającą do ściany brzucha. Powierzchnia siatki skierowana do wnętrza brzucha nie może wywoływać reakcji ze strony jelit, gdyż powoduje to powstanie zrostów (do siatki przylepiłyby się jelita i narządy brzuszne). Takie „przylepienie” mogłoby być przyczyną poważnych powikłań: pozginane i zlepione ze sobą jelita nie mogą przewodzić treści pokarmowej. W efekcie doszłoby do „skrętu jelit”, co fachowo określa się jako „niedrożność”.
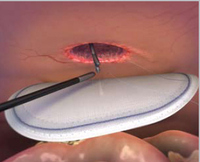
Wady laparoskopii to: brak zbliżenia mieśni (ubytek zostaje zasłoniety siatką ale mięśnie nie zostają zbliżone; gdy otwór przepuklinowy jest duży - brak odtworzenia prawidłowego położenia mięśni - jest wadą), zabieg trwa niekiedy dużo dłużej, wymaga drogiego sprzętu i kosztownej siatki, którą może być ułożona wewnątrz jamy brzusznej (koszty). Większość badań wskazuje, że po operacji laparoskopowej krótszy jest czas pobytu w szpitalu, mniejsze bóle pooperacyjne i szybszy powrót do aktywności domowej i zawodowej. Ponieważ laparoskopia wymaga użycia spirali lub małych pinezek do umocowania siatki w zaplanowanej pozycji – ból w miejscu mocowania może się utrzymywać ponad miesiąc od operacji. Każda z tych metod operacyjnych obarczona jest pewnym ryzykiem, np. uszkodzenia jelit w czasie otwierania jamy brzusznej. Po laparoskopii jest lepszy efekt kosmetyczny; dodatkowo można u sunąć szpecące blizny ze ściany brzucha pozostałe po poprzedniej operacji. Obok zdjęcie brzucha po operacji laparoskopowej - niewielkie blizny po trokarach. Po kilku miesiącach - będą praktycznie nie widoczne.
sunąć szpecące blizny ze ściany brzucha pozostałe po poprzedniej operacji. Obok zdjęcie brzucha po operacji laparoskopowej - niewielkie blizny po trokarach. Po kilku miesiącach - będą praktycznie nie widoczne.
Nie ma więc prostej odpowiedzi, która metoda jest lepsza. Zależy to od przepukliny. Efekty po laparoskopii są lepsze w pierwszych miesiącach (mniej bólu, szybszy powrót do formy). Po roku nie powinno być różnicy (poza blizną operacyjną). Przy zaopatrywaniu małej lub średniej przepukliny w linii środkowej brzucha na pewno uzyska się metodą laparoskopową.

 Nawet duża blizna, pod warunkiem że przepukliny nie ma - daje pacjentom zadowolenie.
Nawet duża blizna, pod warunkiem że przepukliny nie ma - daje pacjentom zadowolenie.
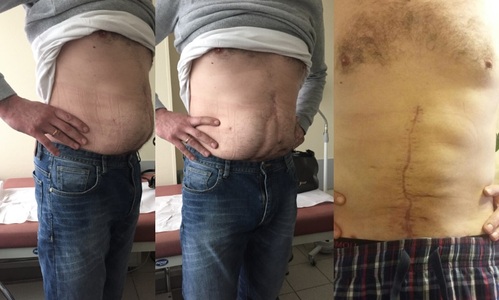
Poniżej dokumentacja zdjęciowa leczenia pocjenta z dużą pooperacyjną przepukliną brzuszną. Nie miała tu zastosowania metoda laparoskopowa - przepuklinę zamknięto metodą klasyczną - na "otwarto" z dużego cięcia. Dwa zdjęcia po lewej - przed operacją, zdjęcie po prawej - po operacji. Można mieć zastrzeżenia, co do blizny pooperacyjnej (nie jest prosta), ale przy wielkiej przepuklinie ściany brzucha i otyłości - efekt leczenia bardzo zadowolił pacjenta.
Poprawa gojenia ran ciała jest ważnym problemem, nad którym pracuje wiele firm medycznych na świecie. Wprowadzane są udoskonalenia, które poprawiają wyniki leczenia, zmniejszają ryzyko wystąpienia powikłań. Zwykle jest to sprzęt, który używa się podczas lub po operacji. Część tych rozwiązań technicznych jest dostępnych w Polsce. Wykorzystanie tego sprzętu podnosi koszty leczenia, lecz w porównaniu do tego, ile kosztuje gojenie np. ropiejącej rany, ile zajmuje to czasu, jak komplikuje to życie – to nie są to duże wydatki.
Należy rozważyć korzystanie z tych rozwiązań, gdy jest najmniejsze podejrzenie, że rany mogą się nie goić prawidłowo. Są to takie stany, jak: cukrzyca, palenie tytoniu, otyłość, nadwaga, złe gojenie ran w przeszłości, ropienie ran w przeszłości – szczególnie, gdy ponowna operacja dotyczy tego samego miejsca na brzuchu, przebyte procesy ropne w brzuchu, rozległe operacje np. przy dużych przepuklinach brzusznych.
Wykorzystywany przeze mnie sprzęt poprawiający gojenie ran operacyjnych:
Zamykanie rany klejem fibrynowym. Wyjaśnienie: aby ułożyć wzmacniającą siatkę – należy rozpreparować tkanki i wytworzyć w ich obrębie wolne miejsce na tyle duże, aby swobodnie ułożyć dużą siatkę (zwykle wymiar wynosi 20 cm do 30 cm x 12-15 cm). Po takim rozpreparowaniu nawet przy największej staranności może dochodzić do sączenia krwi z uszkodzonych naczyń krwionośnych; powstaje krwiak wokół siatki. Zwykle stosuje się dreny, które krew odprowadzają po zabiegu z rany do pojemnika ułożonego obok chorego. Inne niebezpieczeństwo to reakcja organizmu na siatkę, w której następstwie wokół siatki zbiera się płyn surowiczy. Duża ilość tego płynu też jest niebezpieczna. Podobnie, aby temu zapobiegać drenuje się ranę. Gdy dąży się do krótkiego leczenia szpitalnego (koszty!!) bywa, że chory musi opuścić szpital z 1 lub 2 drenami. Nie jest to nic strasznego; tak też się postępuje np. w USA po operacjach. Dren następnie jest usuwany już w ramach opieki pooperacyjnej. Chcąc jednak uniknąć takich zmian (zbierania się krwi lub płynu surowiczego w ranie wokół siatki) stosuje się klej fibrynowy, którym ostrzykuje się ranę po ułożeniu siatki. Klej ten zamyka ranę, zamyka i uszczelnia naczynia krwionośne. W efekcie drenowanie rany może być o wiele krótsze i skuteczniejsze. Mniejsze jest wtedy ryzyko powikłań w gojeniu tkanek wokół siatki. Schematycznie jest to przedstawione na tej stronie

Pooperacyjne stosowanie leków miejscowo znieczulających. Tkanki przecięte i/lub zeszyte w miejscu operowanym powodują ból po zabiegu. Najnowszym sposobem postępowania jest wprowadzenie pod koniec operacji w miejsce, gdzie spodziewamy się największego bólu – cienkiego drenu (1 mm średnicy) oraz podawanie przez niego, kroplowo po zabiegu leku miejscowo znieczulającego.

Lek ten to 0,5% Bupiwakaina podawana z szybkością 5 ml/godzinę przez czas 48 lub 60 godzin. Pozwala to na znaczne zmniejszenie lub całkowitą eliminację bólu pooperacyjnego. Drenik jest mocowany do skóry jedynie plastrem. Pacjent może być wypisany ze szpitala z drenikiem, przez który stale przepływa lek. Gdy butelka zawierająca środek znieczulający się opróżni – wystarczy odkleić plaster i wyciągnąć drenik (jest to bezbolesne).
Jest to urządzenie, które warto wykorzystać. Schematycznie jest to przedstawione na filmie z Youtube
Poprawa gojenia rany poprzez aktywny, odsysający opatrunek. Gojenie ran operacyjnych u osób z nadwagą grozi powikłaniami, takimi jak zbieranie się wewnątrz nadmiaru wysięku surowiczego czy też krwi. To z kolei jest pożywka dla rozwoju bakterii, dla zakażenia. Chcą zmniejszyć ryzyko powikłań stosuje się aktywne opatrunki zbierające płyny z rany. Opatrunek aktywny firmy Smith+Nephew Pico na ranę usuwa nadmiar wydzieliny, poprawiający gojenie. Opatrunek posiada chłonne polimery absorbujące wysięk z rany oraz folię o wysokiej paro-przepuszczalności, która umożliwia odparowywanie jego nadmiaru. Urządzenie jest małe, lekkie i dyskretne. Bez problemu może być schowane w kieszeni, dzięki czemu nie ogranicza mobilności pacjenta. PICO jest przeznaczony dla jednego pacjenta i może być bezpiecznie usunięty po 7 dniach. Tutaj materiały na temat tej metody oraz film na Youtube.
Więcej filmów o sprzęcie, który używam jest na stronie Youtube
Jakie jest ryzyko operacji?
Niezależnie od rodzaju przepukliny – przy jej wystąpieniu jest zawsze ryzyko uwięźnięcia jelita/jelit lub innych narządów we wrotach przepuklinowych. Uwięźnięcie występuje, gdy narząd nie można wydostać z wrót przepuklinowych. Jeszcze gorszą sytuacją jest ograniczenie dopływu krwi do tkanek. Występuje to wtedy, gdy uciśnięte naczynia krwionośne zaopatrujące narządy (jelita) będące w worku przepuklinowym. Gdy nie ma uwięźnięcia – to co jest w worku przepuklinowym może być przesunięte do jamy brzusznej. Po jakimś czasie worek przepuklinowym znowu się jednak wypełnia – jelito lub inny narząd zostają poprzez ciśnienie wewnątrz brzuszne na powrót wepchnięte do przepukliny. Tak długo, jak można zawartość worka przepuklinowego odprowadzać do jamy brzusznej – nie ma wskazań do pilnego zabiegu. Zwykle jednak przepuklinie towarzyszy deformacja ciała, ból i wynikające stąd ograniczenie aktywności. Przepuklina pozostawiona sama sobie z czasem ulega powiększeniu. Mogą również wystąpić powikłania: uwięźnięcie czy zadzierzgnięcie (pozbawienie ukrwienia). Przy decyzji o poddaniu się leczeniu trzeba uwzględnić starzenie się organizmu, powstawanie chorób towarzyszących oraz związane z tym rosnące ryzyko operacyjne.


